Spośród wszystkich procesów patologicznych wpływających na kręgosłup w jego różnych częściach, osteochondroza szyjna jest uważana za jedną z najczęstszych. Choroba ta prowadzi do wielu powikłań, głównie dlatego, że atakuje rdzeń kręgowy, a także negatywnie wpływa na funkcjonowanie mózgu.
Według statystyk za 2017 rok choroba stała się znacznie młodsza. Jeśli wcześniej osteochondroza dotykała głównie osoby po 40. roku życia, dziś różne stadia osteochondrozy szyjnej diagnozuje się u 90% osób powyżej 25. roku życia. Z tego powodu ważne jest, aby wiedzieć jak najwięcej o patologii, od tego, czym jest, po metody leczenia.
Co to jest osteochondroza szyjna?
W praktyce medycznej określenie osteochondroza szyjna oznacza nabytą, postępującą chorobę, która atakuje określoną część kręgosłupa. Ten proces patologiczny charakteryzuje się procesami zwyrodnieniowo-dystroficznym w tkankach krążków międzykręgowych, które są amortyzatorami kręgów szyjnych.
Zmiany zwyrodnieniowo-dystroficzne w krążkach międzykręgowych spowodowane są tym, że są one zużyte i zdeformowane. W rezultacie zmniejsza się odległość między kręgami i w rezultacie pojawiają się następujące konsekwencje:
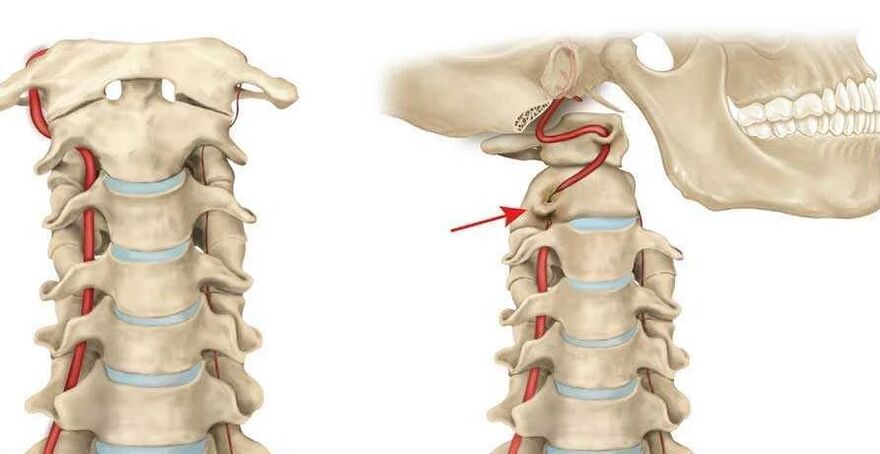
- Zwężenie kanału kręgowego w niektórych obszarach kręgosłupa.
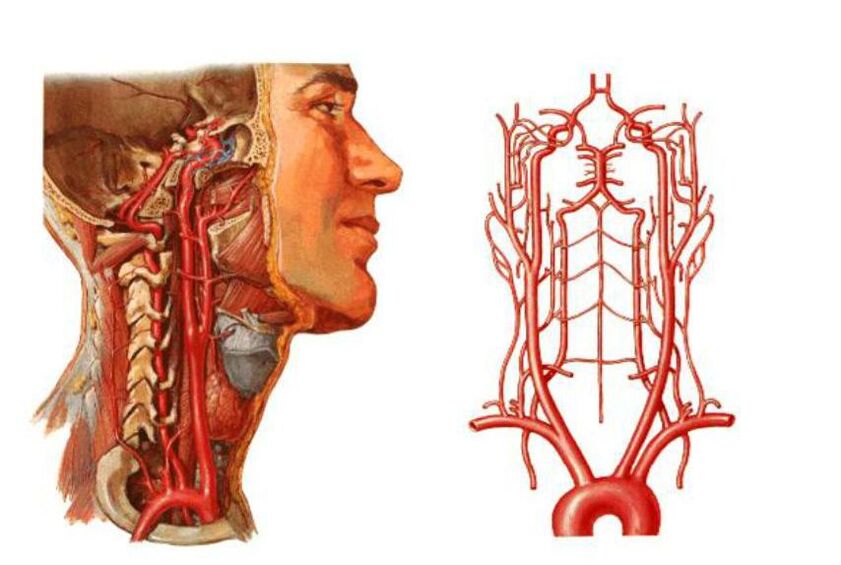
- Ucisk tętnic kręgowych - dużych naczyń krwionośnych zapewniających dopływ krwi do mózgu. Z tego powodu dopływ krwi do mózgu ulega pogorszeniu, a krążenie krwi w rdzeniu kręgowym w odcinku szyjnym zostaje zakłócone.
- Krążki międzykręgowe mogą ulec deformacji i spłaszczeniu. Prowadzi to do ucisku pewnych obszarów rdzenia kręgowego i nerwów, najczęściej dochodzi do ucisku korzeni nerwowych.
Wszystkie te problemy zagrażają nie tylko upośledzeniu krążenia krwi w mózgu, bólowi szyi, bólom głowy itp. Rozwój osteochondrozy kręgosłupa szyjnego jest niebezpieczny z problemami neurologicznymi, pogorszeniem ośrodkowego układu nerwowego i uszkodzeniem tkanki mózgowej.
Zgodnie z międzynarodową klasyfikacją chorób osteochondrozie kręgosłupa szyjnego przypisuje się kilka odrębnych kodów. Kod choroby według ICD 10 zależy od wieku, w którym rozpoznano chorobę:
- M02 – dystrofia krążków międzykręgowych w okresie dojrzewania.
- M42. 12 – proces zwyrodnieniowy okolicy szyi u dorosłych.
Wiele czynników zależy od wieku pacjenta i stopnia rozwoju procesu patologicznego, na przykład konsekwencji, powikłań, objawów i oczywiście zasad leczenia.
Powoduje
Znajomość przyczyn rozwoju osteochondrozy szyjnej może odegrać decydującą rolę w procesie diagnostycznym, a także w ustaleniu zasad zwalczania choroby.
Jednak przed wyliczeniem przyczyn warto powiedzieć, że lekarze identyfikują dwa czynniki, które prowadzą do rozwoju tego patologicznego procesu:
- Patologiczne - zniszczenie krążków międzykręgowych i innych struktur kręgowych z udziałem pobliskich tkanek, naczyń i wiązek nerwowych w procesie patologicznym następuje pod wpływem niekorzystnych czynników zewnętrznych. Im poważniejsze są te czynniki i inne patologie, tym szybciej rozwija się choroba.
- Fizjologiczne – rozwój patologii opiera się przede wszystkim na zmianach związanych z wiekiem. Mówimy o naturalnym starzeniu się tkanki chrzęstnej w kręgosłupie, złogach soli itp.
Jeśli wymienimy bardziej szczegółowe przyczyny osteochondrozy szyjnej, są one następujące:
- Zaburzenia procesów metabolicznych w organizmie, a także niektóre stadia otyłości.
- Brak aktywności fizycznej jest zjawiskiem charakteryzującym się ograniczoną mobilnością. Nie mówimy tylko o urazach i chorobach, dotyczy to również siedzącego trybu życia i siedzącej pracy.
- Patologie układu sercowo-naczyniowego, które przyczyniają się do upośledzenia krążenia krwi w mózgu, zmian ciśnienia itp.
- Nieprawidłowa postawa objawia się różnymi postaciami skoliozy, reumatyzmu, a nawet płaskostopia.
- Uraz kręgosłupa szyjnego. W tym przypadku mówimy o skręceniach, uderzeniach, stłuczeniach. Urazy innych części kręgosłupa mogą wpływać na rozwój osteochondrozy szyjnej.
- Nadmierne obciążenie fizyczne odcinka szyjnego kręgosłupa, spowodowane intensywnymi sportami lub poważnymi trudnościami fizycznymi, w zależności od rodzaju aktywności danej osoby.
- Siedzący tryb życia jest również niebezpieczny ze względu na ciągłe napięcie odcinka szyjnego kręgosłupa i całego kręgosłupa, jeśli siedzisz nieprawidłowo lub na niewygodnych meblach.
- Przepuklina odcinka szyjnego kręgosłupa, a także różne choroby współistniejące.
- Przymusowe trzymanie głowy przez dłuższy czas w niewygodnej lub nienaturalnej pozycji. W tym przypadku dochodzi nie tylko do naciągnięcia mięśni, ale także do wygięcia kręgosłupa w odcinku szyjnym.
- Za bardzo częstą przyczynę lekarze uważają ciągły stres i napięcie nerwowe.
- Za jedną z przyczyn uważa się również wrodzone anomalie w budowie kręgosłupa.

Jakie stwarza zagrożenie dla zdrowia?
Jak wspomniano wcześniej, w obszarze kręgosłupa szyjnego znajduje się nie tylko rdzeń kręgowy i różne gałęzie nerwowe, ale także tętnice kręgowe dostarczające krew do części potylicznej mózgu, móżdżku i rdzenia przedłużonego.
Wraz z rozwojem osteochondrozy szyjnej pobliskie tkanki ulegają zapaleniu. Ponadto rozwój patologii grozi uciskiem korzeni nerwowych i ściśnięciem naczyń krwionośnych, czego konsekwencje są następujące:
- Osteochondrozie towarzyszą deformacje kręgosłupa, które powodują zwężenie kanału kręgowego w niektórych obszarach. Może to prowadzić do ucisku rdzenia kręgowego i gałęzi nerwowych, co grozi poważnymi problemami neurologicznymi. W ciężkich przypadkach osoba odczuwa ból, a nawet istnieje możliwość utraty kontroli nad niektórymi częściami ciała (głównie ramionami lub twarzą).
- Jak już wspomniano, uciskowi naczyń szyi towarzyszy upośledzenie krążenia w okolicy potylicznej mózgu. W takim przypadku mózg przestaje otrzymywać tlen i składniki odżywcze w wymaganych ilościach i zaczyna się głód tlenu. Jeśli krążenie krwi jest zaburzone, istnieje realne ryzyko udaru niedokrwiennego i różnych patologii neurologicznych.
Syndromy
Mówiąc o niebezpieczeństwie, jakie stwarza osteochondroza szyjna w miarę postępu i braku odpowiedniego leczenia, choroba może prowadzić do szeregu powikłań i zespołów.
Główne syndromy to:
- Kręgowy.
- Tętnica kręgowa.
- Koreszkowy.
- Sercowy.
Warto wiedzieć, że każdemu z tych objawów towarzyszą bolesne odczucia o różnym charakterze, a także szereg niekorzystnych objawów klinicznych. Osoba może odczuwać zawroty głowy, szumy uszne i wiele innych.
Zespół kręgowy
Mówi o bezpośrednim związku między osteochondrozą szyjki macicy a tkankami kostnymi i chrzęstnymi. Objawy tego typu patologii są również związane z uszkodzeniem wspomnianych tkanek:
- Ruchy szyi są częściowo lub całkowicie ograniczone.
- Ruchom głowy towarzyszą bolesne odczucia w okolicy szyi.
- Rentgen pokazuje zmiany morfologiczne w tkankach (trzonach międzykręgowych i kręgowych).
Warto zauważyć, że zespołowi kręgowemu zawsze towarzyszą te trzy objawy kliniczne. Jeśli brakuje przynajmniej 1 z nich, diagnoza będzie zupełnie inna.
Zespół tętnicy kręgowej
Zespół ten jest spowodowany zwężeniem tętnicy kręgowej, co prowadzi do problemów przedsionkowych, naczyniowych i autonomicznych. W tym przypadku główne objawy są rozległe:
- Bóle głowy i migreny.
- Niedowidzenie.
- Szumy w uszach.
- Częste zawroty głowy i wiele więcej.
Najbardziej niebezpiecznym objawem jest omdlenie, które świadczy o poważnym niedoborze tlenu.
Zespół korzeniowy
Występuje, gdy korzenie rdzenia kręgowego są uszkodzone. W takim przypadku przewodnictwo nerwowe zostaje zakłócone, osoba może odczuwać ból lub tracić wrażliwość w niektórych częściach ciała, a nawet cierpieć na paraliż.
W zależności od tego, która z 8 par korzeniowych występuje zaburzenie przewodzenia, wyróżnia się następujące objawy:
- 1 para – drętwienie lub ból tyłu głowy;
- 3. para – zaburzenia odruchu żucia, drętwienie języka i nieprzyjemne odczucia za uszami;
- 4 pary – ból w okolicy obojczyka, zaburzenia odruchu połykania;
- 5 par – zaburzenia obręczy barkowej, którym towarzyszą problemy z ruchem ramion;
- 6. para - pacjent zaczyna odczuwać ból i drętwienie przedramienia i łopatek;
- para siódma – drętwieją dłonie i palce (zwykle wskazujący i środkowy);
- 8. para – problemy podobne do poprzedniego punktu, ale odczuwalne jest drętwienie palca serdecznego i małego.
Na podstawie opisanych cech czasami można określić, która para korzeni jest dotknięta zespołem korzeniowym.
Zespół sercowy
Pomimo faktu, że proces patologiczny jest nadal zlokalizowany w odcinku szyjnym kręgosłupa, zespół ma wszystkie oznaki patologii serca. Obraz kliniczny jest następujący:
- Szybki puls.
- Ból mostka.
- Duszność, osłabienie, letarg, zmniejszona wydajność.
Stopień rozwoju choroby
Mówiąc o stopniu osteochondrozy kręgosłupa szyjnego, mamy na myśli etapy postępu procesu patologicznego, które różnią się objawami klinicznymi. W sumie istnieją cztery stopnie rozwoju choroby:
- Pierwszy etap charakteryzuje się niejasnymi objawami. Pacjenci skarżą się na niewielkie bóle głowy, podczas wstępnego badania lekarz zauważa nieznaczną sztywność mięśni.
- Ból odcinka szyjnego kręgosłupa i głowy jest częstszy, bardziej intensywny i promieniuje do barku i ramion. Patologia jest spowodowana uszkodzeniem krążków międzykręgowych i uciskiem korzeni nerwowych. Ból nasila się przy obracaniu głowy, odrzucaniu jej do tyłu i pochylaniu się do przodu.
- W trzecim etapie ból jest stały, obserwuje się osłabienie mięśni ramion, a w krążkach międzykręgowych tworzą się przepukliny. Ruchy w okolicy szyi są ograniczone i często występują zawroty głowy.
- Czwartemu etapowi towarzyszy całkowite zniszczenie krążka międzykręgowego, tkanka chrzęstna zostaje zastąpiona tkanką łączną. Oprócz bólu i zawrotów głowy obserwuje się problemy z koordynacją, a tętnice kręgowe często ulegają uciskowi.
Oznaki i objawy osteochondrozy szyjnej
Aby skonsultować się z lekarzem w odpowiednim czasie, konieczne jest dokładne zrozumienie objawów osteochondrozy szyjnej. W niektórych przypadkach taka wiedza pozwala szukać pomocy w początkowych stadiach choroby, kiedy jest ona łatwiejsza do wyleczenia.
Ogólnie objawy osteochondrozy kręgosłupa szyjnego są następujące:
- Ból w osteochondrozie jest zawsze obecny, różni się jedynie intensywnością i częstotliwością. Ból jest pierwszym objawem klinicznym. Ich intensywność zależy od stopnia zaawansowania choroby, mają charakter tępy lub uciskowy. Bolesne odczucia występują głównie w okolicy szyi i potylicznej, ale mogą również promieniować do okolicy skroniowej, obręczy barkowej i ramion.
- W większości przypadków występują objawy uszkodzenia aparatu przedsionkowego. Mówimy o częstych bezprzyczynowych zawrotach głowy, nudnościach, słabej koordynacji ruchów, nierównym chodzie, utracie przestrzeni.
- Jednym z najczęstszych objawów klinicznych jest sztywność mięśni szyi i sztywność ruchu. Trudno jest obrócić się, opuścić i odrzucić głowę, ruchom towarzyszą ataki bólu.
- Wielu pacjentów zgłasza uczucie „gęsiej skórki" przebiegającej po skórze głowy lub charakterystyczne uczucie mrowienia.
- W okolicy ramion występuje osłabienie i drętwienie mięśni.
- Często występują objawy psychologiczne, wyrażające się depresją, sennością, nagłymi zmianami nastroju, gniewem lub drażliwością.
- Z powodu złego krążenia i uszkodzenia tkanki mózgowej nasilają się zawroty głowy i pojawia się szum w uszach, podobny do szelestu, pulsowania i dzwonienia.
- Większość pacjentów zauważa pogorszenie widzenia, a także ból gałek ocznych, szczególnie przy próbie zbytniego zmrużenia oczu w lewo, w prawo, w górę lub w dół.
Czasami można określić stopień rozwoju procesu patologicznego na podstawie objawów. Jednak do pełnej diagnozy to wciąż za mało i konieczne jest wykonanie szeregu działań diagnostycznych.
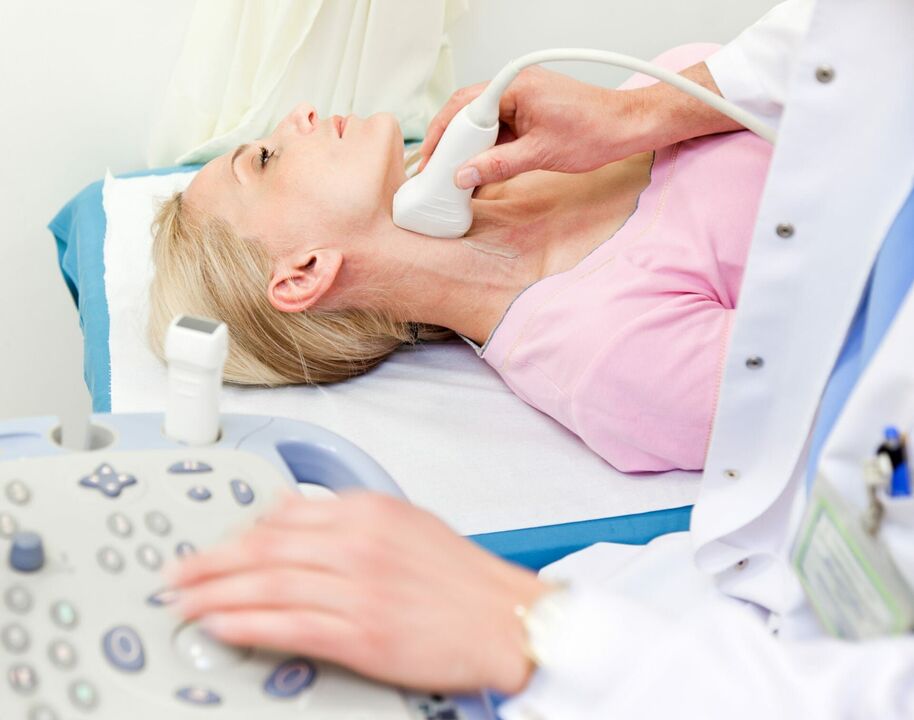
Metody diagnostyczne
Rozpoznanie osteochondrozy szyjnej jest konieczne w celu określenia lokalizacji i stopnia zaawansowania choroby. Do pełnej diagnozy potrzebne są następujące metody diagnostyczne:
- Radiografia jest podstawową metodą określania stopnia i lokalizacji deformacji kręgosłupa.
- Tomografia komputerowa pozwala na dokładniejszą diagnostykę zmian patologicznych w kręgach i krążkach międzykręgowych.
- MRI (rezonans magnetyczny) - pozwala szczegółowo zbadać dyski i kręgi, określić obecność przepuklin, wypukłości, rozległość zmian itp.
- Dopplerografia - dzięki temu badaniu można zlokalizować miejsce ucisku tętnicy i ocenić stopień zaburzeń krążenia.
Metody leczenia
Leczenie osteochondrozy szyi zawsze wymaga zintegrowanego podejścia. Zasady leczenia zależą od wielu czynników, takich jak wiek pacjenta, etap rozwoju choroby, nasilenie obrazu klinicznego itp.
Niemniej jednak w tej sytuacji nie można obejść się bez lekarza i przede wszystkim można skontaktować się z lekarzem pierwszego kontaktu, który następnie skieruje Cię do kręgowca.
Jeśli chodzi o podejście zintegrowane: osteochondrozę kręgosłupa szyjnego leczy się za pomocą terapii lekowej, fizjoterapii, masaży, terapii ruchowej i innych metod, o których warto porozmawiać bardziej szczegółowo.
Farmakoterapia
Podstawą leczenia osteochondrozy szyjnej jest terapia lekowa, która polega na stosowaniu tabletek, leków i leków z następujących grup:

- Leki przeciwbólowe – przeciwbólowe i przeciwskurczowe. Te pierwsze bezpośrednio tępią ośrodki nerwowe, łagodząc w ten sposób bolesne odczucia. Te ostatnie pozwalają złagodzić skurcze mięśni szyi, poprawiając przepływ krwi i tłumiąc ból.
- NLPZ – niesteroidowe leki przeciwzapalne są niezbędne w celu zmniejszenia stanu zapalnego, większość z nich eliminuje także ból. Często leki te stosuje się w postaci żeli lub maści, które wciera się w dotknięty obszar.
- Innym sposobem łagodzenia skurczów mięśni w okolicy szyjnej są leki zwiotczające mięśnie.
- Chondroprotektory są obowiązkowe na niektórych etapach osteochondrozy kręgosłupa, ponieważ przyczyniają się do odbudowy tkanki kostnej.
- Witaminy z grupy B - normalizują procesy metaboliczne tkanki nerwowej, poprawiając przewodnictwo impulsów nerwowych i promując funkcjonowanie ośrodkowego układu nerwowego.
Pamiętaj, że leczenie należy prowadzić wyłącznie pod nadzorem lekarza, który jest odpowiedzialny za przepisanie każdego leku, a także określenie czasu jego stosowania i dawkowania.
Fizjoterapia
Leczenie osteochondrozy szyi będzie wielokrotnie skuteczniejsze przy zastosowaniu pewnych technik fizjoterapeutycznych:
- Elektroforeza.
- Laseroterapia.
- Ultradźwięk.
- Masaż.
Masaże muszą być prowadzone przez doświadczonego lekarza, leczenie obejmuje minimum 10 sesji. Masaże szyjki macicy pomagają normalizować krążenie krwi, przywracać elastyczność, napięcie mięśni, łagodzić ból itp.
Fizjoterapia
Ćwiczenia terapeutyczne również pomagają przyspieszyć powrót do zdrowia, ale są przeprowadzane tylko na etapach rekonwalescencji. Ważne jest, aby ćwiczenia nie powodowały dyskomfortu i bólu u pacjenta. Terapia ruchowa ma na celu wzmocnienie mięśni i złagodzenie dyskomfortu podczas ruchów poprzez zwiększenie elastyczności włókien mięśniowych.
Technika ćwiczeń jest początkowo opracowywana przez fizjoterapeutę, następnie pacjent może samodzielnie wykonywać gimnastykę w domu.
Terapia manualna
Terapia manualna opiera się na zasadzie przywracania funkcji motorycznych i ruchomości pomiędzy kręgami. Początkowo manipulacje polegają na lekkim masażu relaksacyjnym, następnie lekarz przykłada coraz większą siłę, wywierając nacisk i obracając szyję w stronę kręgów.
Aplikator Kuzniecowa
Zastosowanie aplikatorów Kuzniecowa jest jedną z metod leczenia chorób kręgosłupa, w tym osteochondrozy. Wpływ urządzenia na kręgosłup szyjny normalizuje procesy metaboliczne, łagodzi ból, zwiększa napięcie mięśniowe, poprawia krążenie krwi, zwiększa przewodność tkanki nerwowej itp.
Leczenie w domu
Cały zakres działań terapeutycznych wykonywany jest w domu, z wyjątkiem fizjoterapii, masaży (w niektórych przypadkach) i pierwszych etapów terapii ruchowej. Jednak teraz mówimy o medycynie tradycyjnej i rozważymy kilka najskuteczniejszych przepisów:
- Aby użyć chrzanu - weź liść tej rośliny, zalej go wrzątkiem i przyłóż wnętrzem do szyi, zabezpieczając bandażem. Można go pozostawić na czas snu dla wzmocnienia efektu.
- Jeśli lekarz nie ma przeciwwskazań, dobrym rozwiązaniem będzie rozgrzewka odcinka szyjnego kręgosłupa. Najprostszą metodą jest użycie plastra pieprzowego, ale placek woskowy można podgrzać, nakładając go 1-2 razy, aż całkowicie ostygnie.
Zapobieganie chorobom
Aby zapobiec rozwojowi choroby lub jej nawrotowi po leczeniu, konieczne jest zapobieganie osteochondrozie kręgosłupa szyjnego. Składa się z następujących prostych zaleceń:
- Śpij na płaskiej, twardej powierzchni, lepiej kupić specjalny materac ortopedyczny i poduszkę dopasowującą się do kształtu głowy.
- Aby zapobiec chorobie, monitoruj aktywność fizyczną i nie przeciążaj kręgosłupa. Jeśli musisz podnosić ciężary, rób to płynnie i trzymaj plecy prosto.
- Jeśli Twoja praca wymaga długiego siedzenia, rób przerwy. Co godzinę musisz chodzić lub rozciągać sztywne mięśnie prostymi ruchami gimnastycznymi.
Aby zapobiec osteochondrozie, warto codziennie pływać i wieszać się na poziomym drążku przez 2-3 minuty.
























