COKSARTroza - To jest artroza stawu biodrowego. 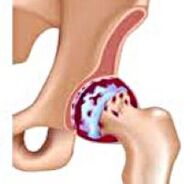 Rozwija się stopniowo, przez kilka lat, podatnych na postęp, może być zarówno jednoosobowy, jak i podwójny. Towarzyszy temu ból i ograniczenie ruchów w stawie. In the later stages, atrophy of the hip muscles and shortening of the limb are observed. Diagnoza jest ustalana na podstawie objawów klinicznych i wyników radiografii. We wczesnych stadiach koksartrozy konserwatywne. Wraz z zniszczeniem stawu, szczególnie u pacjentów w wieku i średnim wieku, operacja (endoprotetyka) jest wskazywana.
Rozwija się stopniowo, przez kilka lat, podatnych na postęp, może być zarówno jednoosobowy, jak i podwójny. Towarzyszy temu ból i ograniczenie ruchów w stawie. In the later stages, atrophy of the hip muscles and shortening of the limb are observed. Diagnoza jest ustalana na podstawie objawów klinicznych i wyników radiografii. We wczesnych stadiach koksartrozy konserwatywne. Wraz z zniszczeniem stawu, szczególnie u pacjentów w wieku i średnim wieku, operacja (endoprotetyka) jest wskazywana.
Informacje ogólne
Coksartroza (osteoartroza lub odkształcająca artroza stawu biodrowego) jest chorobą zwyrodnieniową-dystroficzną. Zwykle rozwija się w wieku 40 lat i starszych. Może to wynikać z różnych obrażeń i chorób stawów. Czasami występuje bez widocznego powodu. Coksartroza charakteryzuje się stopniowym postępowym kursem. We wczesnych stadiach stosuje się konserwatywne metody leczenia. W późniejszych etapach wspólnej funkcji można przywrócić jedynie operację.
W ortopedyce i traumatologii coxartroza jest jednym z najczęstszych artrozy. Wysoka częstotliwość jego rozwoju wynika z znacznego obciążenia stawu biodrowego i powszechnej częstości wrodzonej patologii - dysplazji stawów. Kobiety cierpią na coksartrozę nieco częściej niż mężczyźni.
Przyczyny coksartrozy
Podstawowe (powstające z nieznanych powodów) i wtórne (opracowane w wyniku innych chorób) artroza stawu biodrowego są wyróżniające się.
Secondary coksartrosis can be the result of the following diseases:
- Dysplazja stawu biodrowego.
- Wrodzone zwichnięcie uda.
- Choroby Pertesa.
- Aseptyczna martwica głowy uda.
- Zmiany zakaźne i procesy zapalne (na przykład zapalenie stawów stawu biodrowego).
- Urazy (traumatyczne zwichnięcia, złamania szyi biodrowej, złamania miednicy).
Coksartrososis może być albo jeden lub podwójnie. W przypadku pierwotnej koxartrozy często obserwuje się jednoczesną zmianę kręgosłupa (osteochondrozy) i stawu kolanowego (gonartrozy).
Czynniki ryzyka
Wśród czynników, które zwiększają prawdopodobieństwo rozwoju koksartrozy, obejmują:
- Stałe zwiększone obciążenie stawu. Most often observed in athletes in people with an excess body weight.
- Zaburzenia krążenia, zmiany hormonalne, zaburzenia metaboliczne.
- Patologia kręgosłupa (kifoza, skolioza) lub stop (płaskie stopy).
- Wiek osób starszych i starszych.
- Siedzący tryb życia.
Coksartrosis itself is not inherited. Jednak pewne cechy (zaburzenia metaboliczne, szkieletowe cechy strukturalne i osłabienie chrząstki) mogą być odziedziczone przez dziecko od rodziców. Dlatego w obecności krewnych krwi cierpiących na koksartrozę prawdopodobieństwo wystąpienia choroby jest nieznacznie zwiększone.
Patanatomia
Złącze bioder powstaje przez dwie kości: Ileum i kości udowe. Głowa uda jest wyrażona panewką kości biodrowej, tworząc szczególny „zawias”. Podczas ruchów panewki pozostaje bezruchowe, a głowa kości udowej porusza się w różnych kierunkach, zapewniając zgięcie, wydłużenie, uprowadzenie, przynoszenie i obrotowe biodra.
Podczas ruchów powierzchnie stawowe kości bez przeszkód w stosy względem siebie, dzięki gładkiej, elastycznej i trwałej chrząstce hialiny pokrywającej jamę obrotowej wnęki i głowy uda. Ponadto chrząstka szklistej wykonuje funkcję zabezpieczania wstrząsu i bierze udział w redystrybucji obciążenia podczas ruchu i chodzenia.
W jamie stawowej znajduje się niewielka ilość płynu stawowego, który odgrywa rolę smarowania i zapewnia odżywianie chrząstki szklistej. Złącze jest otoczone gęstą i silną kapsułką. Nad kapsułką znajdują się duże mięśnie kości udowej i pośladkowej, które zapewniają ruchy w stawie i, wraz z chrząstką hialiny, są również amortyzatory, które chronią staw przed obrażeniami z nieudanymi ruchami.
W przypadku koxartrozy ciecz stawu staje się grubsza i bardziej lepka. Powierzchnia chrząstki szklistej wysycha, traci gładkość, pokryte pęknięciami. Ze względu na chropowatość, która się pojawiła, chrząstka podczas ruchów jest stale ranna wokół siebie, co powoduje ich przerzedzenie i pogarsza patologiczne zmiany stawu. W miarę postępu koksartrozy kości zaczynają się deformować, „dostosowując się” do zwiększonego ciśnienia. Metabolizm w stawie pogarsza się. W późniejszych stadiach koxartrozy obserwuje się ciężką atrofię mięśni obolałej kończyny.
Objawy koksartrozy
Główne objawy choroby obejmują ból stawu, okolicy pachwinowej, uda i stawu kolanowego. Również w przypadku cokesartrozy, sztywności ruchów i sztywności stawu, zaburzenia chodu, kulawizny, zaniku mięśni bioder i skracaniem kończyny z boku zmiany. Charakterystyczną cechą Coksartrozy jest ograniczenie uprowadzenia (na przykład pacjent jest trudny, gdy próbuje usiąść na krześle). Obecność niektórych znaków i ich nasilenie zależą od stadium koxartrozy. Pierwszym i najbardziej stałym objawem jest ból.
Na Coksartroza 1. stopnia Pacjenci narzekają na okres okresowy, który występuje po aktywności fizycznej (bieganie lub przedłużone chodzenie). Ból jest zlokalizowany w stawie, rzadziej w udzie lub kolanie. Po odpoczynku zwykle znika. Chód do koxartrozy pierwszego stopnia nie jest zepsuty, ruchy są zachowane w całości, nie ma zaniku mięśni.
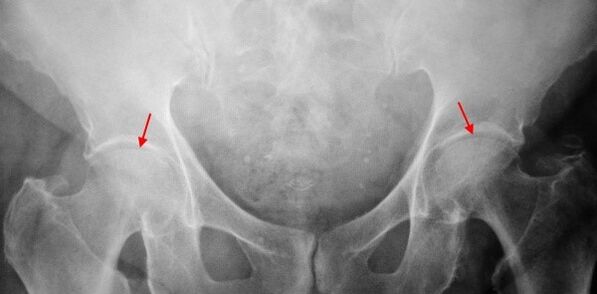
Na x -nabrzeżu pacjenta cierpiącego na koksartrozę pierwszego stopnia ustalono łagodne zmiany: umiarkowane nierówne zwężenie szczeliny stawowej, a także wzrost kości wokół zewnętrznej lub wewnętrznej krawędzi panewki przy braku zmian z głowy i szyi kości kobiety.
Na COKSARTroza 2 stopnie Ból staje się bardziej intensywny, często pojawia się w spoczynku, promieniuje w uda i pachwinie. Po znacznej aktywności fizycznej pacjent z coksartrozą zaczyna utykać. Objętość ruchów w stawie zmniejsza się: uprowadzenie i rotacja wewnętrzna uda jest ograniczona.
Na obrazach x -nagrania dla koksartrozy drugiego stopnia określono znaczne nierównomierne zwężenie szczeliny stawowej (ponad połowa z wysokości normalnej). Głowa kości udowej jest nieco przesunięta w górę, zdeformowana i zwiększa wielkość, a jej kontury stają się nierówne. Wzrost kości z tym stopniem koksartrozy pojawiają się nie tylko na wewnętrznej, ale także na zewnętrznej krawędzi panewki i wychodzą poza chrząstkę.
Na COKSARTROSIS 3 stopnie Ból staje się stały, zmartwienie pacjentów nie tylko w ciągu dnia, ale także w nocy. Chodzenie jest trudne, podczas poruszania się pacjent z coksartrozą jest zmuszony do użycia laski. Objętość ruchów w stawie jest ostro ograniczona, mięśnie pośladka, bioder i dolnych nóg są zanikowe. Słabość usuwania mięśni uda staje się przyczyną odchylenia miednicy w płaszczyźnie przedniej i skracanie kończyny po obolnej stronie. Aby zrekompensować skrócenie, pacjent cierpiący na coksartrozę, podczas chodzenia, przechyla ciało do obolałego kierunku. Z tego powodu środek zmienia się grawitacji, obciążenie bólu stawu gwałtownie wzrasta.
Na radiogramach dla koksartrozy 3 stopnia wykryto ostre zwężenie szczeliny stawowej, wyraźne rozszerzenie głowy uda i wielokrotne wzrosty kości.
Diagnostyka
Rozpoznanie koksartrozy opiera się na objawach klinicznych i danych z dodatkowych badań, których głównym jest radiografia. W wielu przypadkach wiązania X umożliwiają ustalenie nie tylko stopnia koksartrozy, ale także przyczyny jej wystąpienia. Na przykład na przykład wzrost kąta szyi, sceny i spłaszczenie panewki wskazują na dysplazję, a zmiany w kształcie proksymalnej części kości udowej wskazują, że coksartroza jest konsekwencją choroby Pertesa lub młodzieńczej nasypu. W przypadku radiogramów pacjentów z koksartrozą można również wykryć zmiany wskazujące na obrażenia.
Jak można zastosować inne metody diagnozy instrumentalnej, CT i MRI. Tomografia komputerowa pozwala szczegółowo zbadać patologiczne zmiany w strukturach kości, a obrazowanie rezonansu magnetycznego zapewnia możliwość oceny zaburzeń za pomocą tkanek miękkich.
Diagnoza różnicowa
Przede wszystkim koksartroza powinna być odróżniana od gonartrozy (osteoarroza stawu kolanowego) i osteochondrozy kręgosłupa. Zanik mięśni, który występuje na 2 i 3 stadiach koksartrozy, może powodować ból w stawie kolanowym, który często wyraża się jaśniejszy niż ból w obszarze uszkodzenia. Dlatego wraz z dolegliwościami pacjenta na ból kolana kliniczna (kontrola, badanie dotykowe, określenie objętości ruchów) jest badaniem stawu biodrowego, a jeśli podejrzewa się coxartroza, w celu skierowania pacjenta do radiografii.
Ból dla zespołu radikularnego (kompresja korzeni nerwowych) w przypadku osteochondrozy i niektóre inne choroby kręgosłupa mogą naśladować ból z koksartrozą. W przeciwieństwie do coksartrozy, gdy ściskając korzenie, ból pojawia się nagle, po nieudanym ruchu, ostry zakręt, podnoszenie ciężarów itp., Jest zlokalizowany w obszarze pośladków i rozprzestrzenia się wzdłuż tył uda. Wykryto pozytywny objaw napięcia - silny ból, gdy pacjent próbuje podniesienie prostej kończyny, leżąc na plecach. Jednocześnie pacjent swobodnie zabiera nogę na bok, podczas gdy u pacjentów z Coksartrozą uprowadzenie jest ograniczone. Należy pamiętać, że można zaobserwować osteochondrozę i coksartrozę w tym samym czasie, dlatego we wszystkich przypadkach konieczne jest dokładne badanie pacjenta.
Ponadto cokesartroza różnicuje się zapaleniem kręgosłupa (bursita butów) - aseptyczne zapalenie w obszarze przywiązania mięśni pośladkowych. W przeciwieństwie do coxartrozy choroba rozwija się szybko, w ciągu 1-2 tygodni, zwykle po urazie lub znacznej aktywności fizycznej. Intensywność bólu jest wyższa niż w przypadku Coksartrozy. Ograniczenia ruchów i skrócenie kończyny nie są obserwowane.
W niektórych przypadkach, z nietypowym przebiegiem choroby lub reaktywnym zapaleniem stawów, można zaobserwować objawy przypominające koksartrozę. W przeciwieństwie do koxartrozy, z tymi chorobami szczyt bólu spada w noc. Zespół bólu jest bardzo intensywny, może zmniejszyć się podczas chodzenia. Poranna sztywność jest charakterystyczna, która występuje natychmiast po przebudzeniu i stopniowo znika w ciągu kilku godzin.
Leczenie koksartrozy
Leczenie patologii zajmuje się traumatologiem ortopedistów. Wybór metod leczenia zależy od objawów i stadium choroby. Na 1 i 2 etapach koxartrozy przeprowadzana jest terapia konserwatywna. W okresie zaostrzenia koxartrozy stosuje się bloki iniekcyjne, stosuje się niestreoidalne leki przeciwzapalne (pyrokses, indometacyna, diklofenak, ibuprofen itp.). Należy pamiętać, że leki z tej grupy nie są zalecane przez długi czas, ponieważ mogą mieć negatywny wpływ na narządy wewnętrzne i tłumić zdolność chrząstki hialiny do przywrócenia.
Aby przywrócić uszkodzoną chrząstkę do coksartrozy, stosuje się fundusze z grupy chondroprotektorów (siarczan chondroityny, ekstrakt chrząstki itp.). Aby poprawić krążenie krwi i wyeliminować skurcz małych naczyń, zalecane są leki rozszerzające naczynia rozszerzające naczynia (zinnarisyna, kwas nikotyny, pentoksyfilina, nikotynian ksantinolu). Zgodnie ze wskazaniami stosuje się relaksanty mięśni (leki na rozluźnienie mięśni).
W przypadku upartego zespołu bólu pacjentów cierpiących na coksartrozę można przepisać zastrzyki wewnątrz wygody przy użyciu leków hormonalnych (hydrokortyzon, triamcynolon, metramor). Leczenie sterydami należy zachować ostrożnie. Ponadto w przypadku koxartrozy stosowane są lokalne produkty - maści ocieplające, które nie mają wyraźnego efektu terapeutycznego, jednak w niektórych przypadkach łagodzą skurcz mięśni i zmniejszają ból z powodu „rozpraszającego” działania. Również w przypadku koxartrozy przepisywane są procedury fizjoterapeutyczne (terapia światła, ultradźwiękowa, leczenie laserowe, UHF, induktotermia, magnetoterapia), masaż, terapia ręczna i gimnastyka terapeutyczna.
Dieta dla coksartrozy nie ma niezależnego efektu terapeutycznego i jest stosowana tylko jako sposób na zmniejszenie wagi. Zmniejszenie masy ciała pozwala zmniejszyć obciążenie stawów biodrowych, w wyniku czego ułatwia przebieg coksartrozy. Aby zmniejszyć obciążenie stawu, lekarz, w zależności od stopnia koksartrozy, może zalecić chodzenie trzciny lub kul.
W późniejszych stadiach (z coxartrozą 3 stopnia) jedyną skuteczną metodą leczenia jest operacja - zastępowanie zniszczonego stawu endoprotezą. W zależności od charakteru zmiany można zastosować albo pojedynczą polię (zastępując tylko głowę uda), albo dwupolową (zastępując zarówno głowę uda, jak i obrotową jamę).
Działanie endoprotetyki dla koksartrozy odbywa się w planowany sposób, po pełnym badaniu, w znieczuleniu ogólnym. W okresie pooperacyjnym przeprowadzana jest antybiotykoterapia. Szwy są usuwane w ciągu 10-12 dni, po czym pacjent jest przepisywany do leczenia ambulatoryjnego. Po endoprotetyce środki rehabilitacyjne są koniecznie utrzymywane.
W 95% przypadków interwencja chirurgiczna w celu zastąpienia stawu koksartrozą zapewnia całkowite przywrócenie funkcji kończyny. Pacjenci mogą pracować, aktywnie się poruszać, a nawet uprawiać sport. Średnie żywotność protezy, z zastrzeżeniem wszystkich zaleceń, wynosi 15-20 lat. Następnie wymagana jest druga operacja zastąpienia zużytej endoprotyzy.
























